ECG de Tétralogie de Fallot
Introduction
Définition
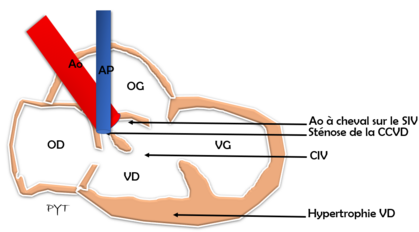
Comme son nom l’indique, la Tétralogie de Fallot (TOF) est une cardiopathie congénitale combinant 4 anomalies :
- Une communication inter-ventriculaire (CIV) sous artérielle non restrictive
- Une obstruction de la chambre de chasse du ventricule droit (infundibulaire +/- valvulaire)
- Une hypertrophie ventriculaire droite
- Une aorte ascendante à cheval sur le septum (on parle dextro-position aortique)
Epidémiologie
La TOF représente 8% des cardiopathies congénitales.
Physiopathologie
La TOF est une cardiopathie conotroncale, secondaire à une migration inhabituelle du septum cônal en position antéro-droite. Il en résulte une CIV haute par mal-alignement, ainsi qu’une sténose pulmonaire. Cette dernière occasionne un obstacle à l’éjection du VD, occasionnant une élévation des pressions droites, qui, lorsqu’elles deviennent supérieures aux pressions gauches, occasionnent un shunt droit-gauche de sang désoxygéné, responsable de cyanose. L’obstacle à l’éjection du ventricule droit occasionne une hypertrophie de ce dernier.
Elle est le plus souvent sporadique, mais peut parfois être syndromique (syndrome de Di George (15% des TOF), trisomie 21, syndrome alcoolo-fœtal…).
Diagnostic
Clinique
La cyanose est le maître signe des TOF non corrigées.
Après correction, il peut persister un souffle systolique doux pulmonaire +/- diastolique en fonction de la sévérité de l’insuffisance pulmonaire.
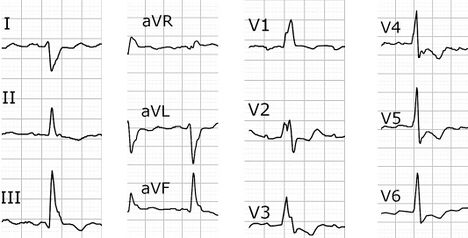
Electrocardiogramme
L’ECG d’un adulte opéré d’une TOF dans l’enfance peut retrouver les signes suivants :
- Un bloc de branche droit complet, avec R’ >> R en V1 (un QRS > 180 msec serait un facteur de risque de TV).
- Une dextrorotation cardiaque.
- Une hypertrophie ventriculaire droite caractérisée par une onde R exclusive en V1 associée à un aspect qR, ainsi que des QRS larges et amples en V1-V2.
Echocardiographie
L’échocardiographie permet de distinguer les 4 anomalies morphologiques constituant la TOF. Elle s’évertuera à analyser l’anneau pulmonaire afin d’évaluer la possibilité de le conserver, à évaluer les conséquences hémodynamiques de la sténose pulmonaire et à rechercher les malformations associées.
Evolution
Les complications post-correction sont marquées essentiellement par des complications mécaniques : sténose pulmonaire résiduelle, fuite pulmonaire sévère occasionnant une dysfonction VD progressive.
Il demeure également un risque rythmique non négligeable chez ces patients atteignant l’âge adulte, ayant été exposés à une cyanose plus ou moins prolongée, des altérations hémodynamiques et enfin des zones cicatricielles cardiaques, propices à des phénomènes de réentrées. Les arythmies ventriculaires se manifestent par des TV monomorphes souvent rapides. Différents facteurs de risque ont été identifiés :
- Anamnestiques : association à une anomalie de naissance des coronaires (jusqu’à 5% des TOF, la plus fréquente correspondant à l’IVA naissant de la coronaire droite et précroisant l’anneau pulmonaire), un antécédent de réparation chirurgicale avec abord ventriculaire, une réparation tardive.
- Cliniques : Un patient symptomatique (Dyspnée > stade 1)
- ECG : Des QRS > 180 msec, fragmentés (3 déflections sur 2 dérivations consécutives), une dispersion du QT > 70 msec ou encore des antécédents de TSV ou de TVNS (spontanées ou induites par SVP).
- Hémodynamiques : L’altération de la fonction VG ou VD ou encore la mise en évidence d’un rehaussement tardif à l’IRM.
Traitement
Prise en charge hémodynamique
La prise en charge de la Tétralogie de Fallot repose sur la prévention des complications de la cyanose (supplémentation martiale) et la prévention du malaise anoxique (bétabloquants), jusqu’à ce que l’âge de l’enfant permette une correction chirurgicale (vers 3 à 6 mois).
La cure complète consiste en la fermeture de la CIV par patch, ainsi qu’à l’élargissement de la voie infundibulo-pulmonaire (pouvant parfois nécessiter l’ouverture de l’anneau pulmonaire et sa fermeture par patch). Cette intervention pouvant se compliquer de BAV par lésion du système Hissien.
Une anastomose systémique-pulmonaire par tube en Gore-Tex© (artère sous-clavière-branche pulmonaire) peut être proposée aux patients présentant une sténose d’une branche pulmonaire, des CIV multiples ou une anomalie coronaire en alternative à la cure complète avant l’âge de 2 ans.
En cas de contre-indication chirurgicale, une dilatation pulmonaire par un ballon percutanée peut être proposé.
Prise en charge Rythmologique
Les dernières recommandations publiées en 2022 par l’AHA font la part belle aux techniques d’ablation utilisant un système de cartographie 3D pour la prise en charge précoce des arythmies ventriculaires.
L’anticoagulation doit être indiquée largement dans le cadre des TSV, sans prendre en compte le score CHADSVASc, non adapté à ces patients.